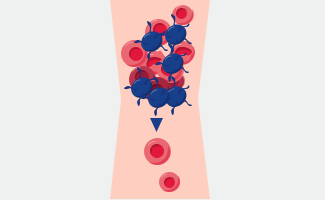
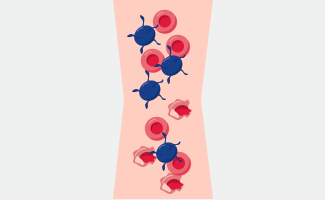
Was ist aHUS?
Da das unkontrollierte Komplementsystem bei aHUS im gesamten Körper aktiv ist, entstehen bei Betroffenen Blutgerinnsel im ganzen Körper. Deshalb spricht man bei aHUS auch von einer systemischen, also einer den ganzen Körper betreffenden, Erkrankung. Die Blutgerinnsel verstopfen vor allem die kleinen Gefäße, die sogenannten Kapillaren. Die am häufigsten betroffenen Organe sind dabei die Nieren. Es können aber auch andere Organe wie das Herz oder die Lunge betroffen sein. Durch die Verstopfung der Kapillaren werden die betroffenen Organe nicht mehr ausreichend mit Blut versorgt, was deren Funktion beeinträchtigen und zu dauerhaften Schäden führen kann.
Bleibt aHUS unbehandelt, kann es bei etwa 50 % der Patient:innen zu einem Nierenversagen kommen. Diese Patient:innen benötigen dann eine so genannte Blutwäsche (Dialyse).
Welche Symptome treten bei aHUS auf?
Zwei wichtige Symptome weisen auf ein atypisches Hämolytisch-Urämisches Syndrom (aHUS) hin: Durch das überaktivierte Komplementsystem kommt es einerseits zur Zerstörung von roten Blutkörperchen. Diesen Prozess nennt man Hämolyse. Zusätzlich kommt es zur Anreicherung von schädlichen Abfallprodukten des Stoffwechsels im Blut, weil die Nieren aufgrund eines Nierenversagens nicht mehr in der Lage sind die Abfallprodukte aus dem Körper zu filtern. Diesen Prozess nennt man Urämie.
Charakteristisch für aHUS ist auch, dass es zu einem erhöhten Verbrauch von Blutplättchen kommt, welche eine wichtige Rolle in der Blutgerinnung spielen.



Obwohl Schädigungen an Blutgefäßwänden vorwiegend in den Nieren beobachtet werden, können auch kleine Blutgefäße in anderen Organen, wie beispielsweise dem Gehirn, dem Herz, dem Magen-Darm-Trakt oder in der Lunge auftreten.
Symptome, die Sie als Patient:in selbst sehen und fühlen können, sind:
Symptome, die nicht oder nur durch das geübte Auge erkennbar sind:
Wie wird aHUS diagnostiziert?
Zurzeit existiert noch kein einfacher Test mit dem ein aHUS diagnostiziert werden könnte. Da aHUS zudem selten vorkommt, die Symptome häufig sehr unspezifisch sind und bei manchen Patient:innen nur abgeschwächt auftreten, ist die Diagnose oftmals erschwert und in erster Linie eine Ausschlussdiagnose. Das bedeutet, dass Mediziner:innen andere Erkrankungen mit ähnlichen Symptomen (z.B. TTP & STEC-HUS) ausschließen müssen, um aHUS gesichert zu diagnostizieren.
Zu diesem Zweck werden verschiedene Untersuchungen durchgeführt:




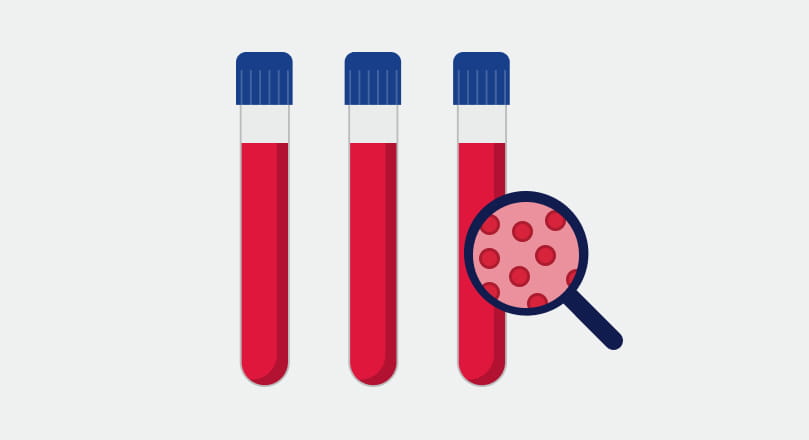

Blutuntersuchungen: Um aHUS zu diagnostizieren, sind außerdem verschiedene Blutwerte nötig. Denn nur durch Blutuntersuchungen lässt sich eindeutig erkennen, ob ein atypisches Hämolytisch-Urämisches Syndrom (aHUS) vorliegt oder nicht.
Mögliche Werte, die im Blut untersucht werden, sind:
- der LDH-Wert
- der Kreatininwert
- die Anzahl der Blutplättchen
- der Hämoglobinwert


Was sind die Ursachen der Erkrankung?
Obwohl eine angeborene Veranlagung grundsätzlich vorhanden sein muss, sind es in der Regel äußere Einflüsse (Trigger), die die Erkrankung auslösen.
Zu diesen Triggern zählen:
-
 Infektionen
Infektionen -
 Schwangerschaft
Schwangerschaft -
 Schwerer Bluthochdruck
Schwerer Bluthochdruck -
 Transplantation
Transplantation -
 Stoffwechselerkrankungen
Stoffwechselerkrankungen
-
 Krebsleiden
Krebsleiden -
 Bestimmte Medikamente
Bestimmte Medikamente -
 Erkrankungen der Nieren(körperchen)
Erkrankungen der Nieren(körperchen) -
 Impfungen
Impfungen
Die genetische Veranlagung der Patient:innen in Kombination mit unvorhersehbaren Triggern führt bei Menschen mit aHUS zu einem gesteigerten Risiko für eine TMA.
Übrigens: Es kann auch vorkommen, dass das aHUS spontan auftritt.2 Dann spricht man von einer erworbenen Erkrankung.
Was passiert bei aHUS?
Wie wird aHUS behandelt?
Bestandteil dieses individuellen Therapieplans sind verschiedene Maßnahmen, wovon die Wichtigsten im Folgenden erläutert werden:

Hemmung des Komplementsystems
Mittlerweile ist es möglich, dass bei aHUS übermäßig aktive Komplementsystem mit künstlich hergestellten Antikörpern, die über eine Infusion verabreicht werden, zu hemmen. Damit soll das Komplementsystem wieder ins Gleichgewicht gebracht und somit verhindert werden, dass die Blutgefäße geschädigt werden.


Plasmainfusion
Das Blutplasma ist ein Bestandteil des Blutes. Darin sind eine Vielzahl von lebenswichtigen Substanzen sowie Abfallprodukte des Stoffwechsels gelöst. Durch eine Plasmainfusion erhalten Patient:innen frisches Plasma von gesunden Spender:innen. So können Betroffene gesunde Steuerungs- und Effektoreiweiße zugeführt werden, die das Komplementsystem temporär wieder normal regulieren können, was zu einer Besserung der Symptome führt.


Plasmaaustausch
Im Gegensatz zur Plasmainfusion ist der Plasmaaustausch ein etwas aufwändigeres Verfahren. Im ersten Schritt der Behandlung werden mit dem Plasma die defekten Steuerungs- und Effektoreiweiße aus dem Blut entfernt. Danach wird wie bei der Plasmainfusion frisches Blutplasma von Spender:innen injiziert, um weiter Organschäden zu verhindern und Symptome zu lindern.
Was wird bei einem möglichen Nierenversagen gemacht?

Dialyse
Im Verlauf der Erkrankung kann es bei Patient:innen zu einem Nierenversagen kommen. Wenn das passiert, können die Nieren der Patient:innen ihre Arbeit nicht mehr effektiv durchführen und das Blut wird nicht mehr vor Abfall- und Schadstoffen gereinigt. In einem solchen Fall kann die moderne Medizin einschreiten und das Blut der Patient:innen „waschen“, was man Blutwäsche oder auch Dialyse nennt.
Bei akutem (plötzlichem) Nierenversagen kann die Blutwäsche kurzfristig die Funktion der Nieren übernehmen, bis die Nieren ihre Funktion wieder aufnehmen können. Wenn jedoch die Nieren infolge eines über einen längeren Zeitraum fortschreitenden, chronischen Nierenversagens vollständig und dauerhaft geschädigt sind, sind Erkrankte auf eine Nierenersatztherapie angewiesen.
Die Dialyse ist eine Form der Nierenersatztherapie. Die Behandlung kann als Hämodialyse über eine Maschine erfolgen, die das Blut dreimal pro Woche über mehrere Stunden reinigt. Dafür begeben sich Betroffene in speziell dafür geschaffene, medizinische Einrichtungen (Dialysestationen). Gleichzeitig wird dabei auch überschüssiges Wasser aus dem Körper entfernt.
Die Dialyse lindert allerdings nur die Symptome und bekämpft nicht die Ursache des überaktiven Komplementsystems.

Nierentransplantation
Für Menschen, bei denen die Nieren versagen und ihre Aufgabe nicht mehr ausführen können, bietet nach heutigem Stand der Medizin eine Nierentransplantation die beste Versorgung. Die Spenderniere übernimmt dann die Reinigung des Blutes und scheidet überschüssiges Wasser aus.
Menschen, denen ein Organ transplantiert wurde, müssen Ihr Immunsystem durch Medikamente bewusst in Schach halten, damit das fremde Organ nicht abgestoßen wird. Dafür werden sogenannte Immunsuppressiva eingesetzt, welche das Immunsystem unterdrücken und lebenslang eingenommen werden müssen.
Wie verläuft das aHUS?
Die Krankheit kann bei Patient:innen sehr unterschiedlich verlaufen, wodurch auch die Diagnose der Erkrankung erschwert werden kann. Oft treten plötzlich sehr starke Symptome auf, während bei manchen Patient:innen nur sehr abgeschwächte Symptome wahrgenommen werden.
Es kann sogar vorkommen, dass Patient:innen über eine sehr lange Zeit gänzlich beschwerdefrei sind, obwohl die Erkrankung bei ihnen bereits ausgebrochen ist. Ebenso ist es möglich, dass aHUS bereits in den ersten Lebensmonaten auftritt, aber es erst sehr viel später ausbricht.
Wie hoch ist die Lebenserwartung bei aHUS?
Wie häufig ist aHUS und wer ist betroffen?
Glossar
| Anämie | Bei einer Anämie verfügt der Körper nicht über genügend rote Blutzellen und wird daher nicht ausreichend mit Sauerstoff versorgt (siehe Erythrozyten und Hämoglobin); Symptome einer Anämie: Müdigkeit, Kurzatmigkeit, Schwäche, Antriebslosigkeit, Verlust an Leistungsfähigkeit. |
| Antikörper | Eiweiße, die spezifische Antigene erkennen und binden können; Teile des Immunsystems. |
| atypisch | Nicht der Norm entsprechend |
| Blutgerinnseln | enn sich Blutplättchen und gerinnungsaktive Substanzen im Blut aneinander heften, bilden sie ein Gerinnsel (Thrombus); dieses kann je nach Art, Größe und Lage den Blutfluss in den Venen und den Arterien blocken. |
| Blutplättchen (Thrombozyten) | Kleine, scheibenförmige Blutzellen; spielen beim Wundverschluss und der Gerinnung eine wichtige Rolle (siehe Thrombozyten). |
| Blutzellen | Erythrozyten (rote Blutzellen), Leukozyten (weiße Blutzellen) und Thrombozyten (Blutplättchen) |
| chronisch | Dauernd vorhanden, lang anhaltend |
| Dialyse | Verfahren zur Blutreinigung, wenn die Nieren nicht mehr funktionieren. |
| Hämolyse | Zerstörung roter Blutzellen führt zur Freisetzung von Hämoglobin |
| Immunsystem | Abwehrsystem des Körpers gegen Krankheitserreger, an dem verschiedene Organe des Körpers beteiligt sind. |
| Infusion | Methode, um Medikamente, meist über eine Vene, in die Blutbahn zu bringen. |
| Kapillare | Kleinstes Gefäß des Blutgefäßsystems (Haargefäß); Kapillaren sind wichtig für den Sauerstoffaustausch mit den Organen. |
| Komplementsystem | Teil des Immunsystems, das Erreger oder fremde Zellen zerstört. |
| Kreatinin | Stoffwechselprodukt, das fast vollständig über die Nieren mit dem Urin ausgeschieden wird; es wird deshalb zur Überprüfung der Nierenfunktion verwendet. Ist der Wert im Blut erhöht, deutet das darauf hin, dass die Fähigkeit der Niere zur Ausscheidung von Stoffwechselprodukten beeinträchtigt ist. |
| LDH (Laktatdehydrogenase) | Großes Enzym (siehe Enzym) im Inneren von Zellen, das bei deren Zerstörung ins Blut gelangt; Anzeichen für eine Schädigung von Zellen in Geweben und Organen; bei aHUS ein Maß für die stattfindende Zerstörung der roten Blutzelle. |
| Mikroangiopathie | Krankheit, die die kleinen Blutgefäße betrifft. ; |
| Plasma | Flüssiger Teil des Blutes, in dem eine Vielzahl von lebenswichtigen Substanzen sowie auch Abfallprodukte des Stoffwechsels gelöst sind. |
| Plasmaaustausch | Prozess des Austausches des Blutplasmas eines Patienten, um es beispielsweise von bestimmten Komponenten zu reinigen. |
| rote Blutzellen | Rote Blutzellen (Erythrozyten) enthalten Hämoglobin als wichtigen Baustein; Hämoglobin bindet den Sauerstoff, den die Erythrozyten durch das Blut von der Lunge zu den Körperzellen transportieren. |
| STEC-HUS | Form des Hämolytisch-Urämischen Syndroms, das durch das Shiga-Toxin hervorgerufen wird; die Erkrankung ist durch blutige Durchfälle und ein akutes Versagen der Nieren gekennzeichnet. |
| Syndrom | Unterschiedliche Symptome, die zusammen in einem Muster auftreten und somit bestimmte Erkrankungen aufzeigen. |
| Thrombose | Wenn sich Blutplättchen und gerinnungsaktive Substanzen im Blut aneinander heften, bilden sie ein Gerinnsel; dieses kann je nach Art, Größe und Lage den Blutfluss in den Blutgefäßen blockieren. |
| thrombotisch thrombozytopenische Purpura (TTP) | Sehr seltene Erkrankung, die dazu führt, dass in den kleinsten Blutgefäßen Blutgerinnsel entstehen; eine Folge davon ist die TMA im gesamten Körper. |
| thrombotische Mikroangiopathie (TMA) | Erkrankung der kleinen Gefäße (von griechisch: mikro = klein, Angiopathie = Gefäßkrankheit) durch einen Pfropf (griechisch: Thrombus) in Folge einer Gefäßwandschädigung und der Aktivierung von Thrombozyten; es kommt zu Blutgerinnseln und einer gleichzeitigen entzündlichen Reaktion, die zusammen die kleinsten Blutgefäße im Körper beschädigen. |
| Urämie | Anreicherung des Blutes mit für den Organismus schädlichen und giftigen Stoffwechselprodukten; Hinweis auf einen Verlust der Nierenfunktion; Symptome einer Urämie sind Übelkeit, Erbrechen, ein metallischer Geschmack im Mund sowie Muskelschmerzen und Schwellungen. |
| weiße Blutzellen | Weiße Blutzellen (Leukozyten) spielen eine wichtige Rolle bei der Immunabwehr. |