Was sind NMOSD?
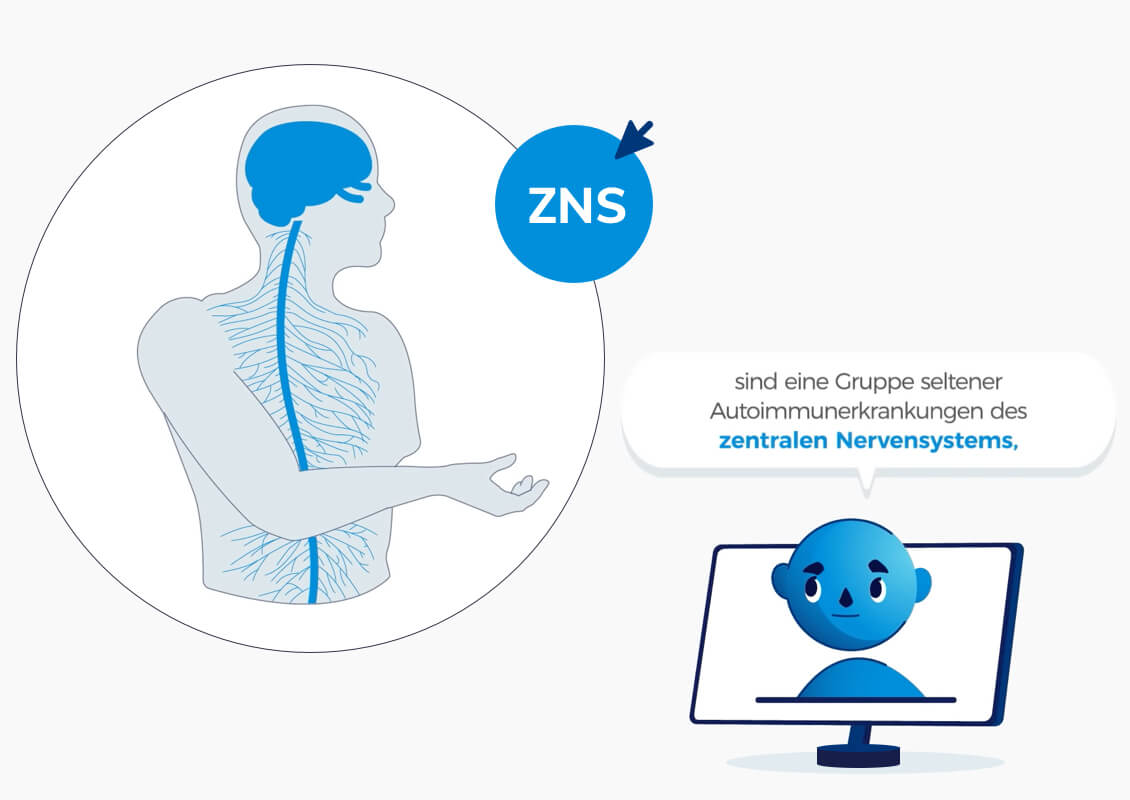
Neuromyelitis-optica-Spektrum-Erkrankungen (NMOSD), auch bekannt als Devic-Syndrom oder NMO, umfassen eine Gruppe von seltenen Autoimmunerkrankungen des zentralen Nervensystems (ZNS), welches aus Rückenmark und Gehirn besteht.1
Die Vorsilbe „Neuro“ stammt aus dem Griechischen und bedeutet in etwa „das Nervensystem betreffend“. „Myelitis“ beschreibt in der Fachsprache alle Arten von Rückenmarksentzündungen. Der Begriff „optica“ nimmt Bezug auf den Sehnerv, der im Lateinischen „nervus opticus“ heißt.
Charakteristisch für die NMOSD sind plötzliche auftretende, also schubförmige Entzündungen des Sehnervs und Rückenmarks. Seltener können auch Bereiche im Gehirn betroffen sein.2,3
Durch die Entzündungen werden Nerven geschädigt. Das kann zu Beschwerden wie beispielsweise Taubheitsgefühlen, Schwäche in Armen oder Beinen, oder Sehbeeinträchtigungen führen.4 Bei einem kleinen Teil der Betroffenen können sich die Beschwerden nach einem Schub teilweise wieder bessern.5
Bei schweren Verläufen kann es allerdings zu dauerhaften Einschränkungen oder sogar komplettem Funktionsverlust der betroffenen Bereiche kommen.5 Die Erkrankung kann heutzutage gut behandelt werden, eine Heilung ist aber aktuell noch nicht möglich.
Welche Symptome treten bei NMOSD auf?
Häufig sind bei den NMOSD der Sehnerv oder das Rückenmark von einer Entzündung betroffen. Diese nennt man dann in der Fachsprache Optikusneuritis, wenn es den Sehnerv betrifft, oder Myelitis, wenn es das Rückenmark betrifft. Es kann vorkommen, dass auch Entzündungsherde im Gehirn auftreten, die zu einer Bandbreite an Symptomen führen können.1,7
Symptome, die speziell auf eine Entzündung im Sehnerv hindeuten, sind:1,8

- Verlust des Farbsehens
- Schmerzen bei der Augenbewegung
- Teile vom Blickfeld, z.B. Gesichter, sind verschwommen (zentrale Gesichtsfeldausfälle)
- Teilweise oder komplette Erblindung
Symptome, die speziell auf Rückenmarksentzündungen hindeuten, sind:1,8

- ein- oder beidseitige Muskelschwäche
- Gefühlsstörungen z.B. eingeschränktes Druckempfinden, Kribbeln, Brennen, etc.
- Krämpfe
- Schmerzen
- Blasen- und Darmstörungen (z.B. Patient:innen haben Probleme, rechtzeitig zur Toilette zu gehen bzw. den Urin- oder Stuhlabgang zu halten)
- Erektionsstörungen
Weitere Symptome
Zusätzlich zu oder anstelle der oben genannten Symptome können aber auch noch weitere Krankheitsanzeichen auftreten. So kann es zu Störungen der Wahrnehmung, des Gedächtnisses (z.B. Namensfindungsstörungen) aber auch der Atmung kommen. Schluckauf, Übelkeit und Erbrechen sind ebenfalls mögliche Symptome, genauso wie Muskelkrämpfe oder abnorme Müdigkeit und Erschöpfung (Fatigue), die auch nach Ruhephasen noch anhält.1
Wie werden NMOSD diagnostiziert?

Darüber hinaus werden für eine sichere Diagnose noch weitere Untersuchungen durchgeführt:11,12
-
 Erhebung der Krankheitsgeschichte
Erhebung der Krankheitsgeschichte -
 Körperliche und neurologische Untersuchung
Körperliche und neurologische Untersuchung -
 Untersuchung der Augen
Untersuchung der Augen -
 Laboruntersuchungen des Blutes und des Nervenwassers
Laboruntersuchungen des Blutes und des Nervenwassers
(Liquor) -
 Bildgebende Verfahren, z.B Magnetresonanztomographie (MRT) von Gehirn und Rückenmark
Bildgebende Verfahren, z.B Magnetresonanztomographie (MRT) von Gehirn und Rückenmark
In den selteneren Fällen, in denen keine AQP4-Antikörper nachgewiesen werden können, ist die Diagnose etwas schwieriger. Dann werden bei den Untersuchungen noch weitere Kriterien hinzugezogen, um die NMOSD auch sicher von anderen Erkrankungen wie z.B. Multiple Sklerose abgrenzen zu können. Eine korrekte Diagnosestellung ist deshalb auch bei Patient:innen ohne AQP4-Antikörper möglich.13
Wichtig bei der Diagnose von NMOSD ist die Abgrenzung zur Multiplen Sklerose (MS), denn beide Erkrankungen haben ähnliche Symptome, werden aber unterschiedlich behandelt.13 Aus diesem Grund werden bei der Diagnose verschiedene Untersuchungen durchgeführt und es wird dabei besonders auf Anzeichen geachtet, die für eine der beiden Erkrankungen spezifisch sind. Das können im Falle der NMOSD beispielsweise sein:13
- schwere Entzündungen des Sehnervs, die zu starken Einschränkung der Sehfähigkeit bis zur Erblindung führen können
- Entzündungen des Rückenmarks, die sich über mehr als drei Wirbelkörpersegmente erstrecken
- das Fehlen bestimmter Eiweiße im Nervenwasser, sogenannter Oligoklonaler Banden
Hier finden Sie weitere Informationen zur Multiplen Sklerose.
Hier finden Sie weitere Informationen zur Unterscheidung zwischen MS und NMOSD:
Was sind die Ursachen der Erkrankung?
Im gesunden Körper kann das Immunsystem zwischen körpereigenem und -fremden Gewebe unterscheiden. Aus diesem Grund werden beispielsweise auch schädliche Krankheitserreger wie Bakterien und Viren angegriffen und abgebaut. Bei Autoimmunerkrankungen wie NMOSD ist diese Unterscheidung jedoch gestört. So greift das Immunsystem fälschlicherweise auch körpereigenes Gewebe an und baut dieses ab.
Grund dafür sind bei ca. 75 % der NMOSD-Patient:innen sogenannte Autoantikörper (AK). Diese richten sich nicht wie normale Antikörper gegen Krankheitserreger, sondern gegen ein bestimmtes körpereigenes Eiweiß: dem Wasserkanalprotein Aquaporin-4 (AQP4).9 Dieses Protein reguliert den Wassertransport bestimmter Körperzellen - vornehmlich bei bestimmten Zellen des Nervensystems (sogenannte Stützzellen), welche vor allem im Gehirn und Rückenmark vorkommen.8
Wie verläuft die Erkrankung?
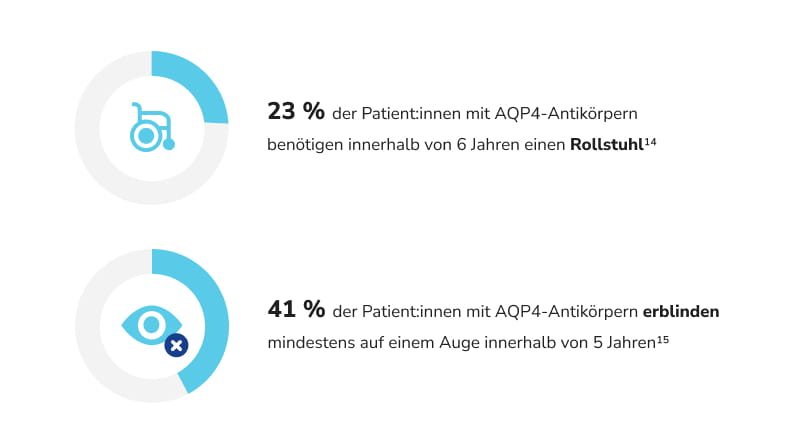
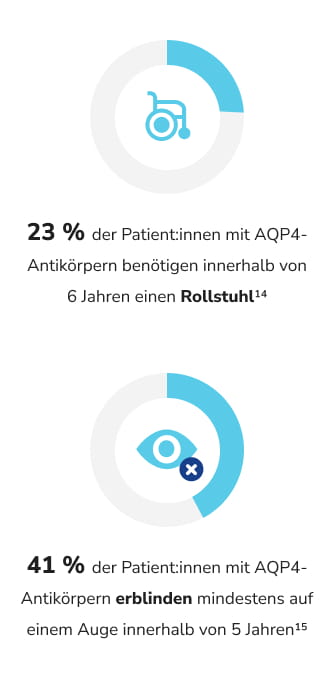
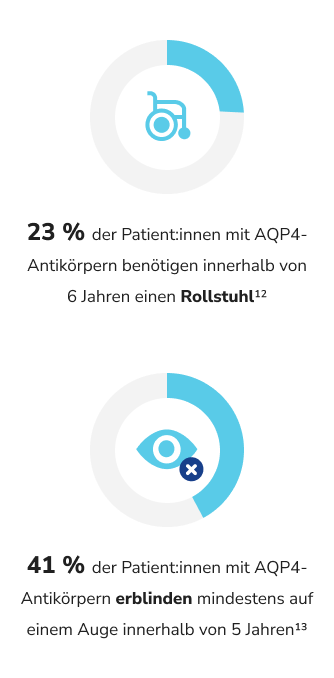
Wie werden NMOSD behandelt?
Die gute Nachricht: NMOSD lassen sich mittlerweile gut behandeln, was die Lebensqualität der Betroffenen verbessern kann. Die Therapie der NMOSD setzt sich dabei grundsätzlich aus drei verschiedenen Bestandteilen zusammen. So werden mit der Schubtherapie akute auftretende Schübe behandelt, um diese schnellstmöglich zu bessern und die Entwicklung weiterer Symptome zu vermeiden. Außerdem soll durch die Schubprophylaxe dafür gesorgt werden, dass weitere Schübe in Zukunft nicht mehr oder viel seltener auftreten. Ein weiterer wichtiger Bestandteil ist zudem die Behandlung von Begleitsymptomen wie beispielsweise Schmerzen, Spastik, Blasenstörungen und Müdigkeit oder Erschöpfung, um die Leistungsfähigkeit im Leben der Betroffenen bestmöglich zu erhalten.13 Heilbar sind NMOSD bisher allerdings noch nicht.
Für die Schubprophylaxe werden unterschiedliche Medikamente eingesetzt, wie13
Für die Therapie von Begleitsymptomen der NMOSD stehen eine Reihe von medikamentösen, physiotherapeutischen und psychologischen Therapieverfahren zur Verfügung.13
Wie häufig sind NMOSD und wer ist betroffen?


Dabei treten NMOSD bei Frauen etwa 9-mal häufiger als bei Männern auf.11
Das mittlere Erkrankungsalter liegt bei 39 Jahren.11
NMOSD sind weder ansteckend noch direkt vererbbar.18
Glossar
| Antikörper | Spezifische Eiweiße des Immunsystems, die potenziell schädliche Antigene (z.B. die Oberfläche von Eindringlingen) erkennen und zerstören können. |
| Aquaporin-4 (AQP4) | Ein Wasserkanalprotein, das u.a. in Geweben des zentralen Nervensystems (Gehirn und Rückenmark) vorkommt und für den Wasserein- und -ausstrom der Zelle verantwortlich ist. |
| Autoantikörper | Im Fall von Autoimmunerkrankungen erkennt das Immunsystem fälschlicherweise körpereigene Zellen als Antigen und produziert Antikörper gegen körpereigenes Gewebe, sogenannte Autoantikörper. Die Bildung von Autoantikörpern ist also eine Fehlfunktion des Körpers. |
| Autoimmunerkrankung | Eine Autoimmunerkrankung ist eine Störung im Körper, bei der das Immunsystem fälschlicherweise gesunde Zellen und Gewebe angreift, als wären sie schädliche Eindringlinge. Dies kann zu verschiedenen gesundheitlichen Problemen führen. |
| Blutwäsche (Plasmapherese, Immunadsorption) | Bei einer Blutwäsche werden krankmachende Bestandteile im Blut, im Falle der NMOSD die AQP4-Antikörper, aus dem Blutplasma herausgefiltert. |
| Devic-Syndrom | Neuromyelitis optica (NMO) ist auch unter dem Namen Devic-Syndrom bekannt. Heutzutage wird NMO nicht mehr als eigenständig angesehen, sondern unter dem Begriff NMOSD (Neuromyelitis-optica-Spektrum-Erkrankungen) eingeordnet. |
| Immunsystem | Körpereigenes Abwehrsystem gegen schädliche Krankheitserreger, zum Beispiel Bakterien, Parasiten, Pilze, Protozoen (Einzeller) und Viren. Das Immunsystem besteht aus einzelnen Teilkomponenten, die sich in ihrer Wirkung ergänzen. |
| Immuntherapeutika | Spezielle Medikamente, die dazu verwendet werden, das Immunsystem des Körpers bei der Bekämpfung von Autoimmunerkrankungen oder Krebs zu unterstützen. |
| Komplementsystem | Teil des Immunsystems, das Antikörper und andere Immunzellen darin unterstützt, potenziell gefährliche Substanzen zu zerstören. |
| Kortikosteroide | Ein Wirkstoff, der die Immunantwort des Körpers unterdrückt und damit die Entzündungsreaktion eindämmt. |
| MRT (Magnetresonanztomographie) | Medizinisches Verfahren, das mithilfe von Magnetfeldern detaillierte Bilder des Körperinneren erzeugt, um Organe und Strukturen ohne Einsatz von Röntgenstrahlen zu untersuchen. |
| Multiple Sklerose (MS) | Die Multiple Sklerose (MS) ist eine chronisch entzündliche, autoimmune, nicht ansteckende Erkrankung des zentralen Nervensystems (ZNS), d. h. von Gehirn und Rückenmark. |
| Myelitis | Entzündung des Rückenmarks. Je nach Ausdehnung kann es zu unterschiedlichen Gefühls- oder Bewegungseinschränkungen kommen |
| Nervenwasser (Liquor) | Nervenwasser, auch Liquor genannt, ist eine klare Flüssigkeit, die das Gehirn und das Rückenmark umgibt und schützt. Es spielt eine wichtige Rolle bei der Nährstoffversorgung und Abfallentsorgung des Nervensystems. |
| Optikusneuritis | Entzündung des Sehnervs. Der Sehnerv überträgt visuelle Informationen vom Auge ins Gehirn. |
| Schubprophylaxe | Maßnahmen, die dazu dienen, einen wiederholten NMOSD-Schub zu verhindern. |
| Stützzellen | Spezielle Zellen im Gehirn und Rückenmark, die eine unterstützende Rolle für Nervenzellen haben. Sie sind für die Regulierung der chemischen Umgebung, die Stützung von Nervenzellen und die Reparatur von Gewebeschäden verantwortlich. |
mehr entdecken
Weiterführende Inhalte zu NMOSD
Referenzen
- Eaneff S et al. Mult Scler Relat Disord 2017; 17:116-122.
- Hor JY et al. Front Neurol 2020; 11:501.
- Pittock SJ et al. New England Journal of Medicine 2019; 381:614-625.
- Kim SM et al. Therapeutic Advances in Neurological Disorders. 2017;10(7):265-289.
- Jarius S et al. J Neuroinflammation 2012; 9:14.
- Huda S et al. Clin Med (Lond) 2019; 19:169-176.
- Trebst C. Arzneimitteltherapie 2018; 36:237-246.
- Dutra BG et al. Radiographics 2018; 38:169-193.
- Saha S et al. J Neuroimmunol 2021; 361:577752.
- Pittock SJ et al. Ann N Y Acad Sci 2016; 1366: 20-39.
- Jarius S et al. J Neuroinflammation 2012; 9:14.
- Trebst C et al.. J Neurol 2014; 261(1):1-16.
- DGN. S2k-Leitlinie: Diagnose und Therapie der Multiplen Sklerose, Neuromyelitis-optica-Spektrum-Erkrankungen und MOG-IgG-assoziierten Erkran-kungen. 2023. AWMF-Registernummer: 030/050. Papadopoulos MC et al. Nat Rev Neurol. 2014; 10(9):493-506.
- Kitley Jet al. Brain 2012; 135:1834-1849.
- Jiao Y et al. Neurology 2013; 81:1197-1204.
- Papadopoulos MC et al. Nat Rev Neurol. 2014; 10(9):493-506.
- Mirmosayyeb O et al. Mult Scler Int 2021; 2021:8874999. Auswertung des Geburtsmonats bei Neuromyelitis optica spectrum disorders (NMSOD) und multipler Sklerose (MS).
- Estrada, K., Whelan, C.W., Zhao, F. et al. A whole-genome sequence study identifies genetic risk factors for neuromyelitis optica. Nat Commun 9.1929 (2018). https://doi.org/10.1038/s41467-018-04332-3.